トモセラピーは「従来のIMRTより高精度で安全性が高いのだろうか?」という質問が、前立腺癌に関するメーリングリストに投稿されていました。なぜそう思ったのか、その情報ソースが気になり調べてみました。[関連記事] トモセラピーかダヴィンチか?
投稿は次のようなものです
トモセラピーについて、体験された方、検討された方は教えてください。
トモセラピーの動作
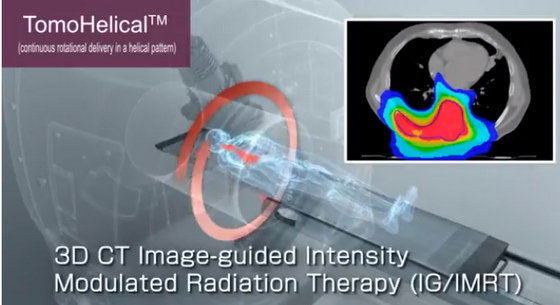
まず、トモセラピーとはどんなものが、これを見ていただきましょう。
Accuray社による、トモセラピーを説明するビデオ
VIDEO
CTのようなボディーに照射部が内蔵
放射線を長い矩形に整形し、照射部(Ring gantry)が体のまわりをくるくると回転しながら照射しますが、同時に寝台は照射システムの輪の中に吸い込まれるように入って行きます。
トモセラピーの特徴は
放射線を整形するのは「バイナリー・マルチリーフ・コリメータ」と呼ばれる装置で、まるで櫛のように一直線にリーフが並ぶ、その制御は単純にオープンかクローズで、これにより放射線を長い矩形に整形し回転照射させる。それと同時に照射中の寝台をシステムの奥に送り込むことで、スライスされた照射の合成により自在な照射野を作り出すことができる。
トモセラピーの照射中の寝台の移動は見るものに凄さを感じさせるが、動作原理上必要だから移動しているにすぎない。これに対し通常のIMRT(及びVMAT)では照射野を長い矩形ではなく、ターゲットに合わせて自在な形に放射線を整形するマルチリーフ・コリメータであるため、照射中に寝台の移動させるという動作は必要はない。照射部を回転させながら、自在な形に放射線を整形するという複雑な動作での照射を実現している。
トモセラピーの記事で比較していたのは、旧世代のIMRTでした。高精度の位置決めを行い、他の臓器への悪影響を減らすのはIGRT(画像誘導放射線治療)の特徴であり、現在主要な医療機関の外照射治療であれば普通に画像誘導下でIMRTを行っています。トモセラピーもIMRTの一種であり、トモセラピーという特定のシステムにこだわる理由はあまりないということ。
※ 詳しくは以下を御覧ください。投稿された方が参照したいくつかの記事の内容を確認しました。
参照記事1:ウィキペディア トモセラピー wikipedia トモセラピー
→ 履歴: wikipedia トモセラピー 2013年7月23日 (火)
患者の皮膚表面に記したマーキング
実は、現在でも放射線治療では、固定具と体の位置関係の再現性を確保するため、腰の両側などにマジックで目印をつけ、照射時の位置合わせに使います。しかしこれだけでは不十分で、腰骨を一定の位置に合わせた場合でも、体の中心部にある前立腺は、直腸や膀胱などの日々の動きによって位置や形が変化しますから、照射直前に放射線治療システムに内蔵されたレントゲンやCTによって位置を確認し照射位置の補正を行います。これがIGRTと呼ばれる画像誘導放射線治療で、トモセラピーだけでなく、最近のIMRTでは普通に行われているはずです。
参照記事2:がんサポート:強度変調放射線治療の専用機 がんサポート:検査と照射を同一機械で行いピンポイント治療を実現させた「トモセラピー」→ がんサポート:強度変調放射線治療の専用機
皮膚に照射位置をマークしても、体内の臓器は毎回1.5~3センチぐらい位置がずれる。
さらに、ここでは「1.5~3センチぐらい位置がずれる」と言っていますが、前立腺がクルミ程の大きさだというのに、1.5~3センチもズレたら一体何に照射しているのかわからなくなりますから、必要とされる照射範囲よりも、一回り大きい照射を計画し、常に前立腺が照射野からハズレないようにするわけです。(当時でも、同じ治療室内にCTを設置して精度の向上させる対策をされていた医療機関もあると聞く)、このため周辺の臓器にも必要のない照射が行われることになり、放射線障害が起きます。
現在主要な医療機関の外照射治療では、皮膚のマーキングでは「毎回1.5~3センチぐらい位置がずれる」という問題に対して、照射直前にシステムに内蔵されたレントゲン(あるいはCT)などにより前立腺の位置を撮影し、体の位置を寝台ごと移動して照射位置を補正する、というのが当然のように行われているはずです。これにより位置のズレは数ミリ以内になるはずです。この点はトモセラピーでもIMRTでも同じです。
ページ内からこの記事が書かれた日付を探すと、江戸川病院放射線科部長(2011年4月)となっています。江戸川病院は早くからトモセラピーを実施していたことで有名な病院です。2011年では、画像誘導放射線治療(IGRT)下のIMRTが、いまほど一般的でなかったと思われますから、しかたのない記述かもしれませんが、ややミスリードを誘う記事であるかもしません。
参照記事3:姫路医療センター トモセラピー 国立病院機構姫路医療センター 平成29年4月以降の記事→ 姫路医療センター トモセラピー
IMRTで画像誘導(IG)はいつから実施されたか? 調べてみると、例えばNovalis Txを例にしますと、2008年4月の記事にNovalis Txが紹介されていましたから、少なくとも江戸川病院の記事が書かれた2011年にはすでに稼働していたと思われます。しかし、あまり一般化していなかったのかもしれません。以下の記事を参照してください。
Novalis Tx 2008年4月の記事→ Novalis Tx 2008年4月
VIDEO
TruebeamによるIGRTのイメージビデオは通常のIMRTではなく、VMATによる回転照射です。VMATはIMRTよりも短時間で照射が完了するためより高精度の照射が可能となっています。次のelekta versa hdによるアニメーションもVMAT。IMRTからVMATへというのが治療システムの進化です。
elekta versa hd animationVIDEO
記事がいつ書かれた、比較対象は妥当なのか?
これらからわかるのは、トモセラピーに比較しているのは、1、2世代前の古いシステムであるということ、これらの記事は古い記事ではあるものの、その時点では高精度なIMRTも運用を始めていたはずです、それには触れず、トモセラピー以外はすべて精度の低いシステムであるかのような説明はやや不適切だと思われます。自分の病院に導入されたシステムがいかに優れたものであるかを示すために書かれた紹介ページということもある、としてご覧になったほうが良いよいと思います。
現在、主要な医療機関では、トモセラピー以外にも、画像誘導(IG)を使ったIMRTシステム、さらにはその進化型であるVMATが普通に使われているはずです。もし、前立腺癌の初回治療に画像誘導を使わない医療機関があったとすれば、治療に対する本気度が足りない病院です。参照:→ 多根総合病院 放射線治療装置について
毎日の照射前に、画像誘導で位置合わせをしてから照射する、これはトモセラピーでも通常のIMRTでも同じです。CTは複数にスライスした画像の合成によって全体の画像を得ますが、トモセラピーもCTと同様に独特のコリメータによって整形された長い矩形のビームの照射を回転にとともに変化させ、その総和が前立腺全体への照射となるため、照射が高精度でないと成立しない技術です。これに対しIMRTは、多数の方向から、マルチリーフコリメータによって前立腺の形状に合わせた照射を行い、それをを合成したものが全体の照射となります、これも高い精度が必要とされます。
精度が同程度なら外照射の治療の効果は総照射線量で決まる
精度が同程度の外照射システムであれば、治療の効果は総照射線量によって決まるはずです(1回あたりの照射線量が同じと仮定した場合)
私が外照射治療を検討したとき、トモセラピーも検討しましたが、結局トモセラピーにこだわることなく通常の外照射システムで治療(実際には小線源併用)を受けました。
インターネットの情報でどれが正しい情報なのかを見分けるのは難しい。書かれた時から、時間が経過すると、現状とずれてしまうこともあるのはしかたのないことですが、多くの情報の中から、確度の高いものを探すには専門的知識が必要なのかもしれない。しかし癌と告知された時、そのような知識を持っているはずがないので、多くの記事を読みその中から妥当と思える情報を探すのは容易ではないが、自分で探し考えることで前立腺癌への理解が深まり、どのような治療をすべきか自ずと決まるかもしれません。
ichi