グリソンスコア8、陽性率32%の意味するもの
未来の自分の姿が想像できないから・・Google
「全摘手術で癌をすべて取り除ければ再発はしません・・」と担当医は言った。手術と聞くだけでも恐いのですが、たとえ辛い思いをしたとしても、完治できるのなら良いのです。しかし”すべての癌を取り除けるかどうか”というのが問題であり、それは賭けのようなもの。高リスク前立腺がんでは、どうも分が悪いように思える。
これまで通りの毎日が、明日も来年も続くと思っていたのに、いきなり未来が不確かであやふやなものになった。

頭の中に将来の自分の姿を思い描いてみる。EDになってしまった自分、再発の不安に怯える自分、闘病生活とはそういうものなんだろう。しかし私には「男を失い、さらに再発の不安を抱えながら生きる未来の自分の姿」がどうしても想像できなかった。想像できない未来などいらない…。
そこで・・「全摘手術はしない」と決心した。
治療法の主流は放射線治療
「全摘手術はしない」と決めたら、不思議と気持ちが軽くなった。さて問題は、手術以外で何ができるのか・・こんなときに頼れるのはGoogle。最終的な診断を待つまでの間、毎日夜遅くまでネット上の記事を読んで過ごしました。懸命にというより、何か調べていないと落ち着かない。他のことなど何もやる気がしないのです。
ネット上には医療機関、製薬会社から個人のページ、広告目的のものまで、非常に多くの情報があるが、最初は、そのどれが信頼できる情報なのかよくわからなかった。しかし、そんなことをしばらく続けていると現在の治療法の流れが見えてきた。
手術を別とすれば、治療法の主流は放射線治療(外照射や組織内照射)だろうということ
Googleで情報を得る時、重要なのはキーワード。
「トリモダリティ 名医」、あるいは「小線源治療 名医」で出てくるのは広告。「前立腺癌 生存率」では治療法の差はみえない。「前立腺癌を再発させない治療」を探すとすれば→そのままではなく、こんなキーワードが必要だ。
→ Google検索:前立腺癌 PSA非再発率
昔は、この通りだったのだが、Googleの大きな方針転換があり、医療、健康、関連キーワードにおいては、医療機関や製薬メーカーのコンテンツが優先的に検索順位上位に表示されるようにフィルタリングされているため、現在は「小線源治療 名医」で検索しても、「意味のない広告ページ」は出てこない。しかしこれによって、得られるほとんどの情報は、病院や製薬メーカーが出しているものとなった。安全ではあるが、医療、健康分野では、個人が書いたページは、なかなか表示されないようなシステムであるため、個人の患者の体験談などは探しにくい状況になってしまっている
Google:2017年12月6日 医療、健康に関する検索結果の改善(2020年追記)
前立腺にどのようにして高線量を照射するか
調べてみると、放射線治療は”どのような方法で周辺臓器への照射線量を抑え、前立腺に高い線量を集中させられるか”が肝心だとわかる。つまり、前立腺の周辺に位置する臓器が耐えられる照射線量は判明しているため、照射精度が高ければ、それだけ周辺への照射線量は低く抑えられるので、より高い線量を前立腺に照射することも可能になる。
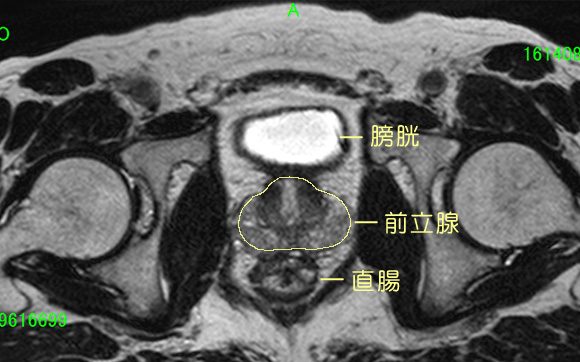
MRIによる前立腺画像
これは、私が癌と診断される前に撮影したMRIによる前立腺付近の断面です。中央に前立腺があり、すぐ下に丸い形の直腸が密着しており、上には膀胱がこのように近接しています。放射線治療では、これらの周辺臓器(直腸や膀胱)への照射線量を低く抑えながら前立腺には確実に照射する必要がありますから、難しい照射であることがわかります。
実際の外照射治療では、これを可能としているのがIMRTという照射方法ですが、より高い精度で照射するためにはIGRTという画像誘導機能が使われます。IGRTは通常外照射治療システムに内蔵されたX線やCTによって位置合わせをしますが、これとは別に前立腺に金マーカーを埋め込み、画像誘導により高精度な照射を狙う。あるいは呼吸に同期して間欠的に照射する(前立腺には使われない)ということも可能など、調べてみると非常に興味深い技術でした。
※ 前立腺にどのように照射されるか見てみましょう。
一般に赤や紫色の濃い部分が高い線量の領域、緑や青は低線量域です。IMRTでは、主に直腸への線量を大きく低下させているのがわかります。
Google画像検索:前立腺癌 IMRT
しかし、それよりも気になったのが”トリモダリティ”という治療法です。実は、検索するまでは全く知らなかったのですが、この治療法は小線源と放射線外照射、さらに内分泌薬治療を組み合わせたもので、放射線外照射や小線源単独では得られない「より高い線量を照射する」ことに加え内分泌薬治療を併用することで放射線照射の効果を高め高リスクがんに適用できるとされていました。実施している医療機関は限られるものの、高リスクにも対応可能なトリモダリティ治療(及び外照射併用小線源治療)なら高い根治性が期待できるかもしれないと思いました。
担当医は放射線治療をあまり信頼していない?
担当医からは、あなたの病期では放射線治療は適用できないと言われました。しかし、調べてみると中間リスクや高リスクであっても放射線治療を実施している病院があります、それも緩和治療ではなく根治治療として実施されていますから、放射線治療でも根治を目指せるはずです。これを知って私の気持ちは決まりました。
担当医に、この病院では適用外とされた「外照射併用小線源治療」を受けられるかどうか、他の病院で診察を受けたいと伝えたところ、先生はすんなり紹介状を書くのを了承してくれました。その後、最終的な診断を聞きましたが、その時に「放射線治療」における疑問点をいくつか話していただきました。
担当医から指摘された、放射線治療に対する疑問点
1.放射線照射でも消滅しないがん細胞がある可能性があると考えている。
2.インターネットでは放射線が夢のような治療のように書かれていることも多いが、手術同様障害も起きるし、男性機能もやがて衰える。
3.小線源治療ではリンパ節への転移に対して、また精嚢に浸潤している場合に対してどのように対応しているのかが疑問(※)である。
※ なぜなら、手術ではリンパ節郭清によって転移の有無が調べられる。この病院では高リスク症例に対し約40箇所の拡大リンパ節郭清を行うが、その患者のおよそ20%からリンパ節転移が見つかっている。また、手術では精嚢に浸潤している場合でも摘出するので問題はない。
この点に関して小線源は対策がされていないのではないか?、という意味です。
そういわれると決意が揺らぎそうになります。実はこの先生、高リスク前立腺癌の手術を最も得意とする先生で、いかに自分の治療に強い自信を持っているのがわかります。しかしそれだけではなく、放射線治療の患者も受け持っているのです。それだけに話には説得力があり聞き流すわけにもいきません。
患者に対してこれだけはっきりと治療の問題点を示してくれる医師、というのは珍しいのではないかと思う。患者に対して真摯に向き合ってくれる良い先生だと感じました。しかしこの話は「難しい宿題」を出されたようなものであり、この疑問点を払拭できるような治療法が見つかるのだろうかと不安になりました。これはその後セカンドオピニオンを受ける動機の1つになっています。
さて、この宿題に対する答は見つかったのかと言えば・・その答えは簡単ではなく、その答えに確信が持てるようになるまでに、約3ヶ月くらいかかったように思います。以下をご覧ください。
→担当医から出された宿題への解答|「放射線治療に対する疑問点」への答え
花と散るまで・・男でいたい
しかしながら、私の気持ちは、手術はしない、「花と散るまで・・男でいたい」に大きく傾いており・・いや、もちろん花と散るつもりはありませんが、”より高い線量の照射で局所コントロールは可能とする小線源を中心とする治療”にかけたいと思いました。
そう決めた時・・気持ちがすっと楽になりました。
トリモダリティと男性機能の温存
前立腺がん治療においてトリモダリティという言葉が使われる場合、放射線外照射+小線源療法+内分泌薬による治療の3つを併用する治療法のことです。
2014のNCCNガイドライン(※1)では、密封小線源療法は短期的な勃起機能は保存されるが、多くの患者が数年にわたる進行性の勃起障害を来すことになる。また外照射においても、勃起障害のリスクは経時的に増加していく。としています。トリモダリティではこれに加え内分泌療法によって男性ホルモンがゼロにされているわけですから、治療中の男としての機能は「停止」状態です。治療後男性機能はどうなるのか・・このページには男性機能が温存できるかのような表現がありますが、それは私の淡い期待であり、放射線治療なら大丈夫というわけではありません。外照射と小線源を併用し、内分泌薬も使用していますから、影響は少なくないと思います。しかしながら希望は残るという点が私を元気づけてくれました。
前立腺がんに対する小線源療法の可能性
高リスク症例においても”小線源療法と外照射の併用が手術以上の治療成績をおさめているという報告があるとする記事がメジフィジックスの提供するページにありますが、これによって随分と元気づけられました。ただし記事タイトルに「可能性」とあるのが気になります。しかしこれは記事が6年前(2009)に書かれたものであり、この時点では長期の症例が少なかったためと思われます。
”従来、高リスクの前立腺がんに対しては、手術を行い周辺部を含めて切除するのがよいと考えられてきました。その常識を覆すデータが出てきているのです。最近米国では、小線源療法、外照射、ホルモン療法の三者併用により治療成績が向上するとの報告もあります。”
→専門医が語る小線源療法 – 前立腺がんに対する小線源療法の可能性
さらに、国立病院機構埼玉病院泌尿器科の門間哲雄先生からも、これを肯定するのコメントが書かれている
悪性度の高い場合には外照射を併用した小線源治療が手術を凌駕(りょうが)する治療効果を挙げることが報告されている。前立腺がんの放射線治療における根治性向上に寄与する因子は唯一照射線量(しょうしゃせんりょう)とされ、悪性度の高いがんに対しては超高線量(ちょうこうせんりょう)の照射が有効とされている。
私の場合、造影MRI検査で疑わしいと言われてから確定診断まで、かなりの日数がありました。画像に影があるなら癌に違いないと思い、結果がわかる前に多くの治療法を知りました。がんの告知後、さらに転移がないかどうかの検査に進みましたが、、あまりに時間がかかりすぎるものだから、最終診断を聞く診察日に「紹介状と全資料を用意しておいてほしい」とリクエストをした悪い患者です。それでも、担当医師は、にこやかに私を送り出してくれた良い先生。その後先生には治療報告書を持って、元気に挨拶にいきました。
・・・・・
さて、ここから一気にトリモダリティ治療の方向に進み、
このときやっと希望が見えてきたのです。
トリモダリティ体験記
この治療法に賭けてみたい、
続きを読む>> ハイリスク症例に対する小線源療法 超高線量照射 BED220gy
